Кольпит (вагинит) — патология инфекционно-воспалительного характера, которая сопровождается поражением влагалищных стенок условно-патогенными микроорганизмами. Болезнь бывает неспецифического и специфического происхождения, что объясняется этиологическими причинами ее развития. Специфический кольпит провоцируют микоплазмы, гонококки, вирусы, кандиды, хламидии и трихомонады. Неспецифический кольпит образуется на фоне патологической активности стафилококка и стрептококка, а также синегнойной и кишечной палочки. По характеру течения кольпит бывает острым, подострым и хроническим (с рецидивами).
Чаще всего вагинит диагностируется у женщин детородного периода. Также может развиться у пациенток постклимактерического возраста и детей.
Содержание статьи
Причины возникновения кольпита
У пациенток разной возрастной категории воспаление слизистой влагалища может быть спровоцировано различными причинами:
- У детей кольпит преимущественно развивается при несоблюдении правил интимной гигиены и вследствие проникновения болезнетворных микроорганизмов из пищеварительных органов. Провокаторами воспалительного процесса становятся острицы, стафилококки и стрептококки. Также причиной вагинита в детском возрасте может стать попадание инородного предмета во влагалищную полость, аллергические реакции и проникновение инфекционного агента с кровотоком при скарлатине или ангине;
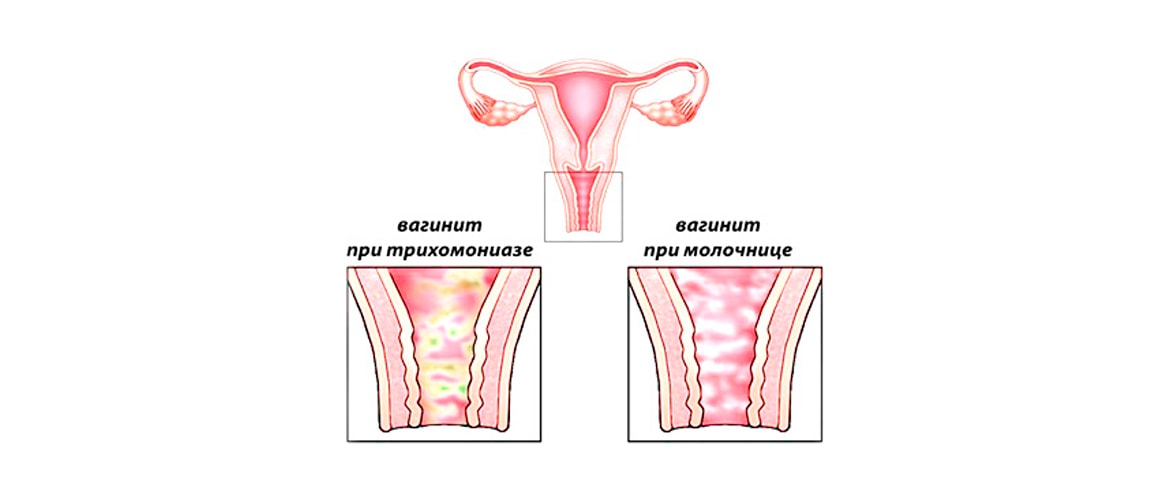
- У представительниц репродуктивного возраста чаще возникают специфические кольпиты инфекционного происхождения. Наиболее распространенный трихомонадный кольпит, который передается через сексуальные контакты. Реже диагностируется кандидозный кольпит, спровоцированный гормональными нарушениями;
- У пациенток после менопаузы обычно развивается неспецифический вагинит, спровоцированный стрептококками, стафилококками или возрастными изменениями. Также может возникать атрофический, бактериальный, гнойный, гормональный и другие виды кольпита. Как правило, они развиваются под воздействием провоцирующих факторов.
Причинами кольпита у женщин любого возраста становятся собственные условно-патогенные микроорганизмы или инфекционные агенты, которые относятся к бактериям, вирусам или грибкам.
Факторы риска образования кольпита
В основном естественная влагалищная микрофлора представлена молочнокислыми бактериями. Они защищают половые органы от попадания и распространения болезнетворных микроорганизмов. Под воздействием определенных факторов локальный иммунитет слизистых гениталий и общая сопротивляемость организма снижаются. Это провоцирует активный рост условно-патогенных микроорганизмов и образование воспаления.
К факторам риска, которые увеличивают вероятность развития кольпита, относятся:
- Острые, хронические патологии внутренних органов, снижающие иммунные реакции организма;
- Половые инфекции (уреаплазмоз, микоплазмоз, трихомониаз, хламидиоз);
- Эндокринные расстройства (гипофункция яичников, ожирение, диабет);
- Злоупотребление лекарственными препаратами, продолжительное лечение антибиотиками;
- Термическое, механическое, химическое травмирование слизистых гениталий (спринцевание, установка внутриматочного контрацептива, прерывание беременности, медицинские манипуляции и пр.);
- Аллергия на контрацептивные, гигиенические средства (прокладки, тампоны, свечи, презервативы);
- Гормональные изменения при менструациях, гестации, лактации, климаксе;
- Анатомические изменения влагалищной полости (зияние половой щели, опущение, снижение стенок);
- Несоблюдение правил гигиены;
- Прохождение курса химио- или лучевой терапии при борьбе с онкологическими патологиями;
- Нерегулярная сексуальная жизнь;
- Дефицит эстрогена (гипоэстрогения);
- Ношение некачественного, тесного белья;
- Атрофические процессы и нарушение питания в слизистых оболочках влагалища в менопаузальный период и при сосудистых патологиях.
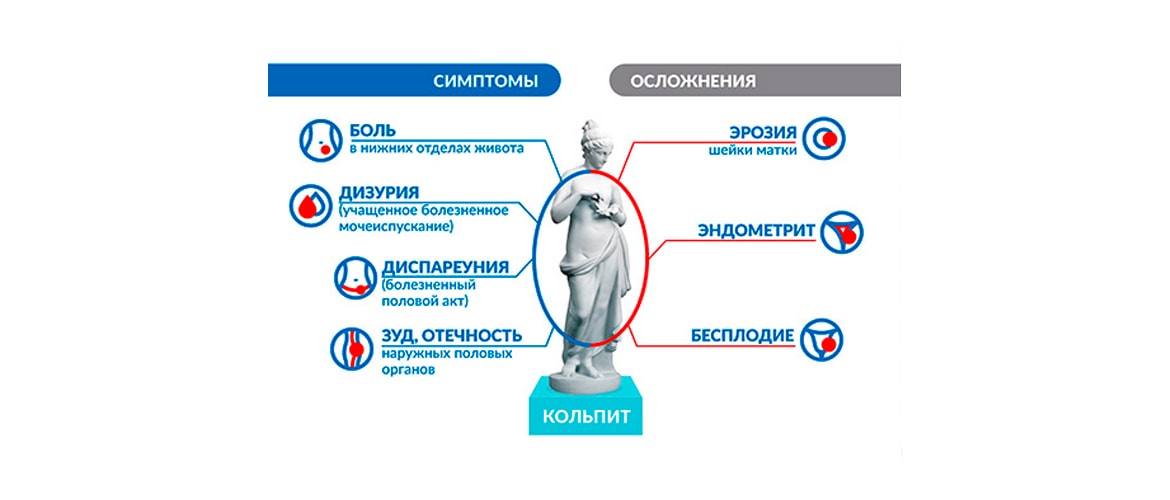
Симптомы кольпита
В зависимости от остроты патологического состояния, возбудителя и степени тяжести болезни, выраженность и интенсивность клинических проявлений вагинита может отличаться. К наиболее частым и характерным признакам кольпита относятся:
- Обильные влагалищные выделения. Они могут быть творожистыми, водянистыми, пенистыми, иногда гнойными. Атрофическая форма патологии сопровождается появлением в белях примесей крови;
- Неприятный запах из половых путей;
- Жжение, зуд вульвы, которые во время ходьбы, ближе к вечеру и в ночное время усиливаются;
- Покраснение, раздражение, отечность интимных мест;
- Неврозы, повышенная раздражительность, расстройства сна, спровоцированные постоянно беспокоящими симптомами;
- >Боли в малом тазу. Во время дефекации или интимной близости болезненные ощущения могут усиливаться;
- Частые позывы к мочеотделению. В некоторых ситуациях наблюдается недержание мочи;
- Субфебрильная температура.
Острый кольпит характеризуется усилением симптомов болезни. Хронический кольпит развивается при отсутствии лечения острой формы и сопровождается слабо выраженными клиническими проявлениями. Самым стабильным и характерным признаком кольпита выступает зуд, который даже на фоне незначительных вагинальных выделений не прекращается и доставляет значительное беспокойство.
Диагностика кольпита
Для диагностики воспаления слизистой влагалища проводится гинекологический осмотр в зеркалах. При остром кольпите складки слизистых влагалища ярко окрашены, отечны, рыхлые, утолщены и покрыты налетом из гнойной или серозной пленки. Соскабливание налета или прикосновение к стенкам влагалища приводит к их повреждению и кровотечению. При запущенных формах кольпита наблюдается эрозирование эпителиальных тканей слизистой оболочки. Хроническая форма кольпита характеризуется незначительными выделениями и слабо выраженными дефектами слизистой.
Для постановки точного диагноза, определения возбудителя и причины воспалительного процесса назначаются следующие клинические исследования:
- Кольпоскопия. Позволяет оценить характер изменений влагалищных стенок;
- Микроскопическое обследование мазков из уретры, маточной шейки и влагалища. Проводится для обнаружения лейкоцитов, клеток эпителия, количества лактобактерий и посторонних микроорганизмов;
- УЗ-обследование тазовых органов. Дает возможность обнаружить ассоциацию различных бактерий;
- Бакпосев, бактериоскопические исследование мазков. Назначается для идентификации патогенных микроорганизмов (особенности морфологии, вид, принадлежность и пр.).
Проанализировав полученные результаты, врач ставит окончательный диагноз и разрабатывает подходящий курс лечения.
Лечение кольпита
Схема лечения кольпита подбирается в каждом случае персонально с учетом причины воспаления, возраста и состояния здоровья пациентки, формы и стадии патологического процесса, сопутствующих патологий и других факторов.
Терапия вагинита требует комплексного подхода. Сначала назначается этиотропное лечение, направленное на нейтрализацию возбудителя воспаления. При этом используются противовирусные, антимикотические, гормональные и антибактериальные средства. В определенных случаях показана комбинированная терапия, подразумевающая сочетание нескольких групп препаратов.
Кроме этиотропного лечения назначается местная терапия, которая заключается в применении различных антисептических средств и дезинфицирующих растворов. Это могут быть вагинальные суппозитории, промывания и спринцевания растворами соды, борной кислоты или перманганатом калия. Местное лечение длится две недели.
Если кольпит возник на фоне другой болезни, показана терапия сопутствующих отклонений. Если не устранить основную причину воспаления, болезнь будет рецидивировать. Для этого может быть показана коррекция гормонального баланса, терапия диабета, снижение веса, устранение эндокринных дисфункций. Если у ребенка кольпит вызван корью или скарлатиной, проводится антибактериальное лечение инфекции. При нейтрализации провоцирующих факторов, прогнозы на абсолютное выздоровление — благоприятные.
Для достижения стойких и максимальных результатов терапевтического воздействия, до момента излечения следует придерживаться таких рекомендаций:
- Воздержание от сексуальных контактов. Устранение воспалительного процесса должно подтверждаться лабораторно, поскольку исчезновение патологической симптоматики — не показатель выздоровления;
- По показаниям курс терапии проходит половой партнер. Поскольку специфический кольпит у сексуального партнера может протекать бессимптомно, существует вероятность повторного заражения инфекцией после возобновления интимных отношений;
- Регулярное подмывание с помощью антисептических растворов;
- Отказ от алкоголя и спиртосодержащих изделий;
- Соблюдение диетического питания. Из рациона следует исключить острые и соленые продукты. В суточное меню нужно включить больше кисломолочных блюд и напитков.
Если кольпит развился в детском возрасте, родителям нужно тщательно следить за интимной гигиеной ребенка. После каждого мочеиспускания и опорожнения кишечника следует подмываться. Белье нужно стирать качественными средствами и перед использованием проглаживать. Также необходимо контролировать, чтобы ребенок не расчесывал гениталии. Это позволит предупредить повторное инфицирование.
После завершения терапии пациентке назначаются препараты для восстановления влагалищной микрофлоры.
Лечение кольпита у беременных
Терапия вагинита в период гестации требует отдельного внимания. Именно беременные женщины наиболее уязвимы к развитию кольпита. Это объясняется нарушением естественного иммунитета и серьезными гормональными изменениями. Во время вынашивания даже неспецифическая форма вагинита может осложниться бактериальной инфекцией. Схема лечения воспаления влагалища при беременности определяется врачом после проведения ряда диагностических исследований. Поскольку большинство препаратов беременным противопоказано, выбор лекарственных препаратов для терапии кольпита осложняется.
Несмотря на это, отказываться от лечения нельзя. Воспалительный процесс пагубно влияет не только на состояние пациентки, но и здоровье будущего ребенка, что может спровоцировать инфицирование плода во время родоразрешения. Обычно беременной назначается лечение антибиотиками, физиотерапевтические процедуры и иммуномодуляторы для поддержания иммунитета. Также показана местная терапия, которая считается наиболее безопасной для малыша.
Чем опасен кольпит
Отсутствие своевременной терапии любого вида вагинита опасно развитием тяжелых осложнений:
- Переход острого кольпита в хронический. Хроническое течение патологии сложно поддается терапевтическому воздействию и снижает качество жизни пациентки;
- Распространение инфекции по органам мочеполовой системы, что провоцирует возникновение уретритов, циститов и прочих болезней;
- Образование эрозивных участков на стенках влагалища, которые создают подходящие условия для распространения бактерий;
- Появление синехии, которые провоцируют сращение половых губ;
- Развитие сальпингоофорита, эндометрита, эрозии и других гинекологических патологий.
Вовремя не выявленный и нелеченный кольпит может спровоцировать развитие бесплодия, привести к трудностям с вынашиванием и зачатием. Нередко хронические вагиниты становятся причиной внематочной беременности.
Чтобы избежать развития перечисленных осложнений и предупредить развитие кольпита следует придерживаться интимной гигиены, укреплять иммунитет и отказаться от беспорядочных половых контактов. Также нужно регулярно обследоваться у гинеколога (2 раза в год) и при обнаружении первых признаков кольпита обращаться к доктору. Своевременная диагностика станет залогом успешного лечения любой формы вагинита.