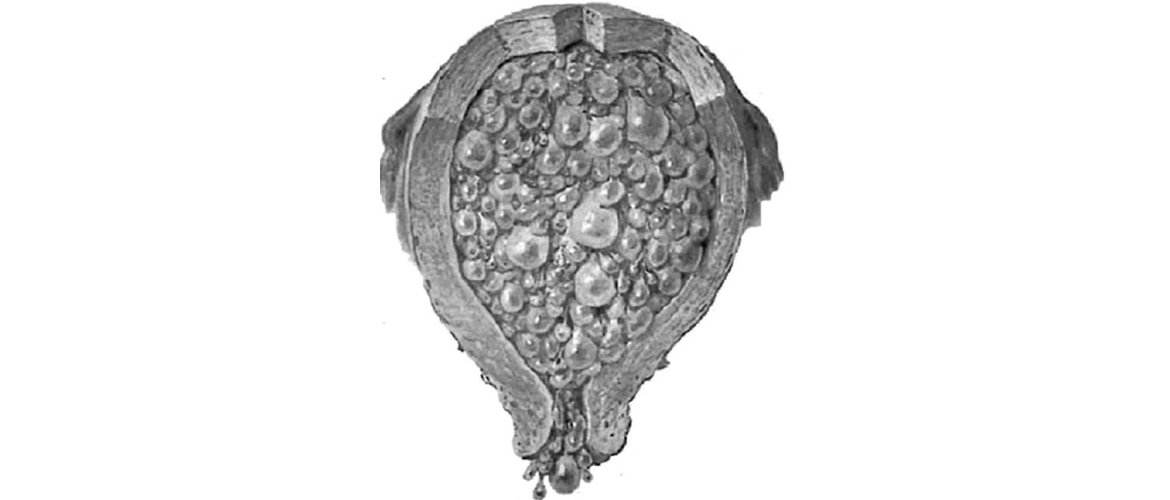
Трофобластическая болезнь — группа опухолевых новообразований злокачественного и доброкачественного характера, обусловленных неоплазиями (пролиферативными аномалиями) трофобласта — элемента ткани плодного яйца. Патология образуется при беременности или после родоразрешения. Сопровождается разрастанием ворсин и аномальным делением клеток предлежания плаценты. Трофобластическая болезнь диагностируется в 1-3% случаев, из которых 70% приходится на пузырный занос.
Содержание статьи
Разновидности трофобластической болезни
Согласно международной классификации болезни (МКБ), трофобластическая болезнь включает доброкачественные новообразования (полный, частичный пузырный занос) и злокачественные формы (эпителиоидноклеточная опухоль, опухоль плацентарного ложа, хориокарцинома).
Учитывая обширность поражения, выделяют четыре стадии трофобластической болезни:
- 1 стадия — опухолевое новообразование локализуется в маточном теле;
- 2 стадия — патологические клетки распространяются на влагалище и придатки;
- 3 стадия — опухоль выходит на границы гениталий;
- 4 стадия — метастазы распространяются на другие органы (головной мозг, печень, почки, легкие).
Развитие трофобластической болезни в период вынашивания чаще приводит к внутриутробной гибели плода. В некоторых случаях беременность сохраняется, однако это приводит к значительным физическим порокам эмбриона. Как правило, наступает преждевременная родовая деятельность, после чего ребенок погибает.
Причины возникновения трофобластической болезни
Точные причины образования патологии не установлены. Специалисты выделяют несколько теорий патогенеза трофобластической болезни (иммунологическая, ферментативная и пр.). Согласно одной из них мутация клеточных структур происходит вследствие перенесенных вирусных патологий. В основе других теорий лежит чрезмерная активность ферментов, ослабление иммунитета и дефицит белка.
К факторам, провоцирующим развитие патологии, относятся:
- возраст моложе 20, старше 40 лет;
- внематочные беременности, выкидыши, аборты в анамнезе;
- перенесенная трофобластическая болезнь во время предыдущей беременности;
- позднее начало первых менструаций (менархе);
- раннее начало сексуальных отношений (до 16 лет).
Вероятность образования хориокарциномы увеличивается у женщин, которые перенесли инвазивный пузырный занос.
Симптомы трофобластической болезни
Доброкачественные трофобластические образования, возникающие в период вынашивания, сопровождаются следующей симптоматикой:
- появление кровянистых вагинальных выделений с мелкими пузырьками;
- отеки, приступы головных болей, повышенное давление;
- общее недомогание, истощение;
- тошнота, рвота;
- печеночная недостаточность;
- повышенный уровень ХГЧ в крови;
- отсутствие шевелений, сердечной деятельности плода и других признаков беременности при положительных результатах теста.
Появление доброкачественных опухолевых новообразований при трофобластической болезни может сопровождаться возникновением лютеиновых кист яичника, наличие которых проявляется болями в поясничной области и внизу живота.
Злокачественные трофобластические новообразования возникают как осложнения опухоли доброкачественного характера. Также они развиваться после перенесенного аборта или через время после родоразрешения. Первые признаки патологии наблюдаются спустя 4-12 месяцев после беременности. Нередко опухоли образуются через 10 лет и более.
Основной признак злокачественного новообразования при трофобластической болезни — влагалищные выделения разного оттенка и интенсивности. Также наблюдается резкое уменьшение массы тела, быстрая утомляемость, снижение работоспособности. При появлении метастаз возникают боли внизу живота или других органах.
При отсутствии целесообразной терапии трофобластическая болезнь может стать причиной таких осложнений:
- разрыв кист яичников;
- тяжелый токсикоз с постоянными приступами рвоты;
- образование воспалительного процесса в придатках, матке;
- преэклампсия;
- геморрагический шок;
- распространение метастаз в другие органы;
- летальный исход.
Регулярные кровотечения приводят к анемии, которая сопровождается повышением температуры, огрублением молочных желез, ознобом, патологическими выделениями из сосков. При поражении легких возникает сильный кашель с прожилками крови. Головные боли, ухудшение зрения и головокружения свидетельствуют о метастазировании опухоли в головной мозг.
Опухоль площадки плаценты редко диагностируется как отдельная форма. Чаще протекает доброкачественно. Вероятность появления метастаз составляет около 15%. Патологический процесс может распространяться на печень, влагалище, легкие и головной мозг.
Диагностика трофобластической болезни
Диагностика заболевания начинается с изучения и анализа гинекологического анамнеза (количество перенесенных внематочных беременностей, выкидышей, абортов, болезней и пр.). Также определяется локализация болезненных ощущений в животе, груди и характер вагинальных выделений (умеренные, интенсивные, мажущие).
Затем акушер-гинеколог проводит гинекологическое обследование, в ходе которого могут быть обнаружены следующие критерии диагноза:
- наличие размягченных узлов;
- цианоз слизистых внутренних гениталий;
- неравномерное увеличение матки, болезненность органа при обследовании;
- наличие метастазированных очагов (темно-вишневые образования).
Поскольку трофобластическая болезнь не сопровождается специфической симптоматикой и указанные нарушения могут быть проявлениями других гинекологических патологий, установить точный диагноз с помощью перечисленных диагностических методов невозможно. При подозрениях на трофобластическую болезнь проводятся дополнительные клинические исследования.
Обязательным в диагностике патологии считается трансвагинальное УЗ-обследование, которое обеспечивает детальное обследование яичников, фаллопиевых труб и матки. Проведение УЗИ позволяет обнаружить опухолевые новообразования на ранних стадиях развития. Подтверждает диагноз обнаружение кист яичника, появление которых часто сопровождает трофобластическую болезнь.
Из лабораторных методов пациентке назначается анализ крови на уровень ХГЧ. При трофобластических опухолевых новообразованиях концентрация хорионического гонадотропина значительно превышает нормальные показатели. Также проводится обследование тканей пораженного органа (биообразец для анализа берется в ходе диагностического выскабливания).
При подозрении на метастазирование опухолевого процесса используются дополнительные диагностические методы, которые позволяют определить локализацию метастазов:
- МРТ головного мозга;
- УЗ-обследование внутренних органов;
- рентгенография грудной клетки;
- компьютерная томография;
- тазовая ангиография.
В 80% случаях метастазы распространяются в легкие и головной мозг. Реже поражается печень и почки. При необходимости показана консультация нейрохирурга, пульмонолога.
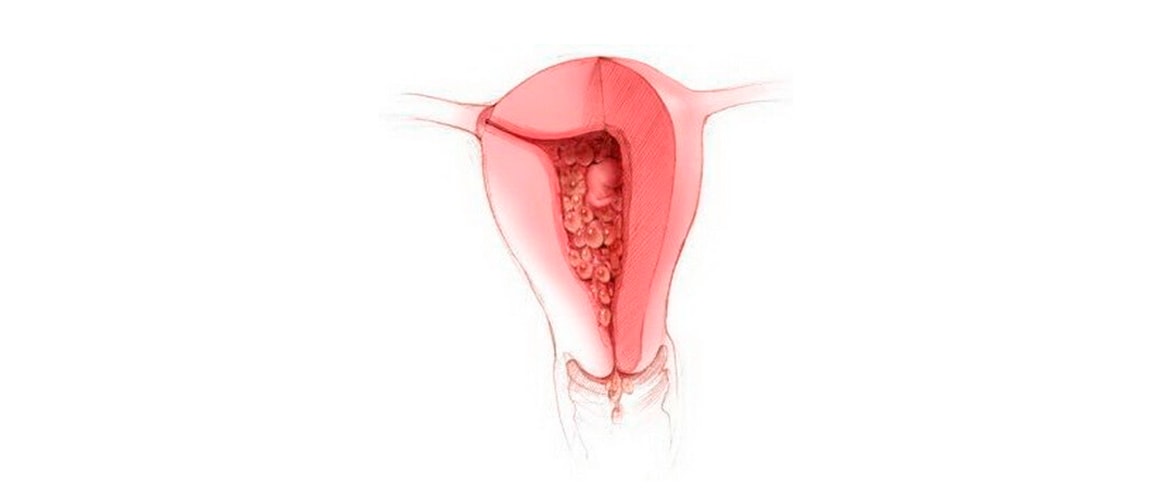
Лечение трофобластической болезни
Терапия трофобластических опухолевых новообразований разрабатывается врачом с учетом индивидуальных особенностей и возраста пациентки, формы и характера патологии.
Лечение пузырного заноса направлено на удаление новообразования путем вакуумной аспирации. При сильных вагинальных кровотечениях показано удаление матки с дальнейшим гистологическим анализом ее тканей. Дальнейшая тактика терапевтического воздействия определяется результатами клинических исследований. Если еженедельное выявление концентрации ХГЧ, УЗИ тазовых органов и рентген легких не обнаружило признаков озлокачествления опухоли, химиотерапия не проводится. В подобном случае пациентке необходимо наблюдаться у гинеколога и избегать беременности на протяжении года.
Протокол лечения трофобластической болезни злокачественного характера подразумевает проведение химиотерапии. Подобная процедура назначается при борьбе с патологией без хирургического вмешательства. Особенно это касается пациенток детородного возраста. Химиотерапевтические препараты вводятся внутривенно или внутримышечно. Курс лечения составляет 4-5 процедур в день с промежутком в 7-12 суток. При возникновении тошноты и рвоты интервалы между сеансами увеличиваются.
Удаление опухолевых новообразований оперативным путем осуществляется при следующих показаниях:
- наличие профузного кровотечения;
- размеры опухоли соответствуют 12-14 неделям вынашивания;
- перфорация матки;
- большое количество перенесенных родоразрешений;
- возраст старше 35 лет.
Обычно во время оперативного вмешательства удаляется только матка (яичники сохраняются). В качестве вспомогательного лечения приписываются иммунокорректирующие лекарственные средства.
Своевременное обнаружение и терапия трофобластических злокачественных опухолей 1-2 стадии, как правило, приводит к полному выздоровлению. На 3 стадии патологии прогнозы менее благоприятны. Возможно развитие побочных явлений в виде кровохарканья, маточных кровотечений, паралича или инсульта.
Прогнозы после лечения трофобластической болезни
Своевременная терапия химиопрепаратами позволяет полностью избавиться от болезни 100% женщин без метастазов и 75% пациенток с распространением патологического процесса в другие органы. Рецидивы трофобластических опухолевых заболеваний наблюдаются в 5-8% случаях.
У женщин, которые прошли комплексное лечение трофобластической болезни, способности к деторождению сохраняются. Примерно 80% пациенток могут зачать и выносить здорового ребенка. Каких-либо специфических нарушений у плода, мама которого прошла курс химиотерапии, не наблюдается.
Планировать беременность после терапии трофобластической болезни рекомендуется не раньше, чем через год. При диагностировании опухоли повышенного риска, о зачатии стоит задумываться спустя 2 года после химиотерапии. Весь период следует пользоваться гормональными контрацептивными препаратами, которые обеспечат предохранение от нежелательной беременности.
На протяжении года нужно регулярно обследоваться у гинеколога и ежемесячно сдавать анализ крови на ХГЧ. В дальнейшем анализ проводится раз в четыре месяца.
Профилактика трофобластической болезни
Специфических мер по предупреждению трофобластической болезни не существует. Специалисты выделяют несколько рекомендаций и правил, следование которым позволит значительно сократить вероятность развития патологии. К ним относятся:
- грамотное использование контрацептивных средств, исключение абортов;
- своевременная терапия патологий мочеполовой системы;
- прохождение комплексного медицинского обследования перед планированием беременности (это позволит обнаружить возможные отклонения и провести соответствующее лечение);
- регулярное посещение гинеколога (не менее 2 раз в год);
- постановка на учет сразу после обнаружения признаков беременности (особенно касается женщин группы риска).
Регулярные визиты к врачу, соблюдение перечисленных рекомендаций и сдача анализов обеспечат своевременное выявление болезни и ее эффективное лечение.