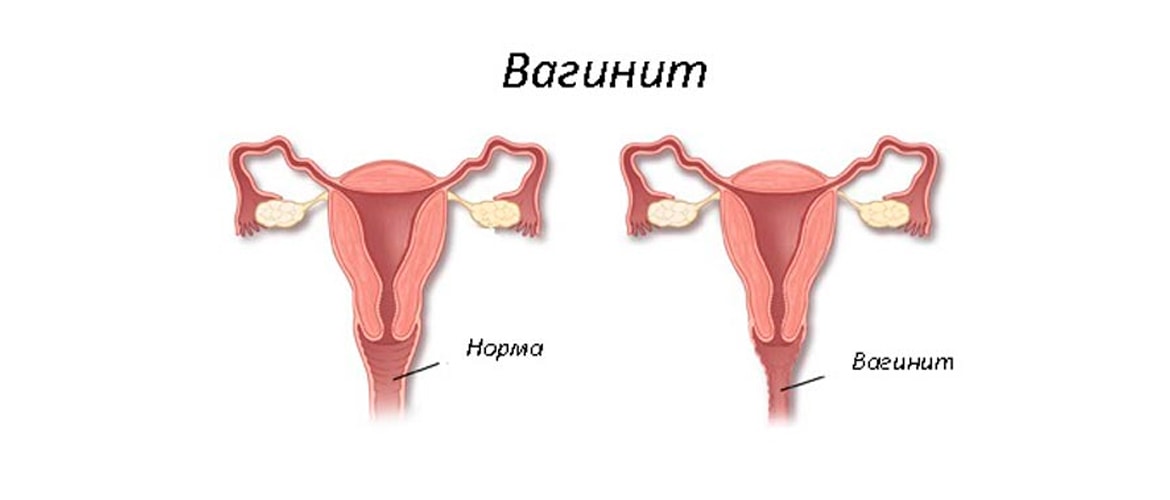
Вагинит — воспалительный процесс слизистой оболочки влагалища. Возбудители болезни — патогенные микроорганизмы. Особую опасность представляют возбудители, вызывающие трихомонадный вагинит и хламидиоз, так как это способно вызвать нарушения в репродуктивной системе и привести к развитию бесплодия. Болезнь появляется и в результате неинфекционных факторов.
Вагинит также называют “кольпитом”. Согласно статистическим данным, число женщин, перенесших данное заболевание, растет с каждым днем, а сама болезнь занимает одно из первых мест по распространенности среди гинекологических патологий (треть женщин репродуктивного возраста хоть раз обращалась к гинекологу с такой проблемой). В связи с вероятность бессимптомного течения болезни, точную статистику установить невозможно, так как не все обращаются к специалистам.
Содержание статьи
Виды вагинитов
Заболевание подразделяется на группы согласно:
- возрасту пациенток (это могут быть девочки, пациентки репродуктивного и постменструального периода);
- характеру воспалительного процесса и его давности (острая, подострая, хроническая форма вагинита);
- предшествующим факторам (вагинит может возникнуть после оперативных вмешательств связанных с родовой деятельностью, абортов, аллергических реакций);
- типа содержимого тканей (серозные, гнойные и другие);
- вида возбудителя болезни (специфические или неспецифические вагиниты).
Неспецифический вид заболевания возникает под воздействием определенных факторов, и условно-патогенная флора (которая в норме присутствует на слизистой оболочке влагалища) становится патогенной. В свою очередь, неспецифические типы заболевания принято разделять на такие группы:
- грибковые (возбудитель — дрожжеподобные грибки и простейшие грибы);
- бактериальные вагиниты (стафилококк, стрептококк, синегнойная и кишечная палочки, протей, гарднерелла);
- вирусные вагиниты (могут быть вызваны папилломавирусом человека и ВПГ);
- вагиниты смешанного типа.
Бактериальный вагинит — наиболее распространенный вид заболевания женщин репродуктивного возраста. Сопровождается обильными выделениями цвета молока, имеющими неприятный рыбный запах. При этом признаки воспалительного процесса (отек, покраснение) отсутствуют. В некоторых случаях болезнь протекает бессимптомно, а диагностируют ее случайно — при проведении микроскопического исследования влагалищных выделений.
В отличие от неспецифического типа болезни, специфический вагинит будет следствием проникновения в организм болезнетворных возбудителей. К ним относятся возбудители, способные вызвать гонорею, хламидиоз, трихомониаз. Также в этот список входит бледная трепонема (возбудитель сифилиса), способная вызвать сифилитический вагинит, микоплазмы, уреаплазмы и микобактерии. Вагинит считается специфическим в случае смешанной инфекции, в которой присутствуют специфические возбудители. Чаще всего вагинит носит смешанный характер ввиду присоединения условно-патогенной флоры к специфической инфекции.
Причины возникновения вагинита
Факторов, которые способствуют развитию кольпитов, очень много:
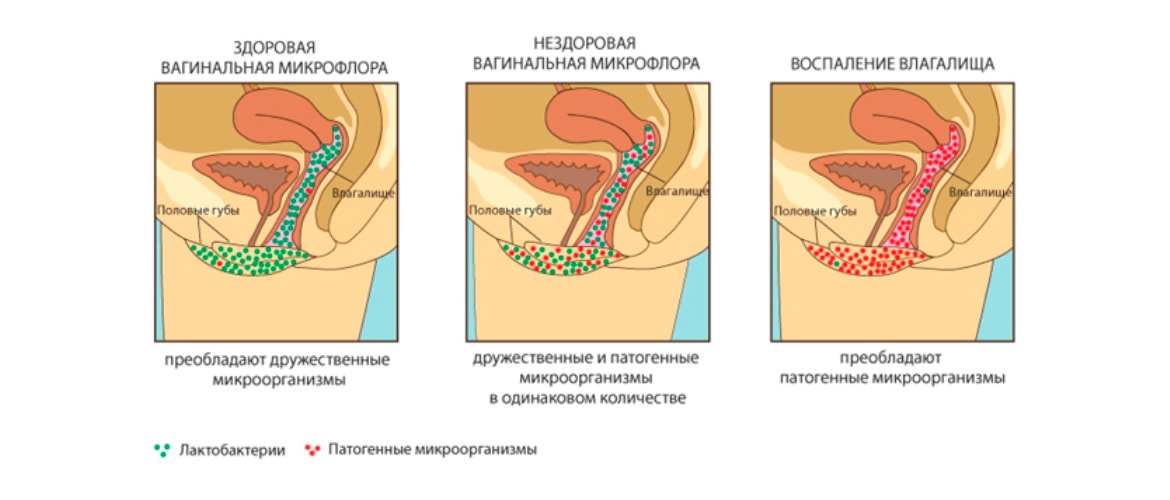
- Уменьшение количества нормальной микрофлоры влагалища. Частые стрессовые ситуации, ухудшение экологии, прием лекарств без контроля и назначения врача — могут стать пусковыми механизмами развития болезни. Антибактериальные препараты устраняют не только патогенные микроорганизмы, но и нормальную микрофлору человека. В случае бесконтрольного приема антибиотиков, количество полезных лактобактерий существенно уменьшается, что способствует росту патогенных микроорганизмов и развитию заболеваний. Прием пробиотиков и пребиотиков, которые заселяют слизистые оболочки полезными бактериями и создают среду для их размножения, способствует предотвращению развития дисбактериоза и женского вагинита. Гормональные препараты также могут повлиять на баланс микрофлоры, поэтому их следует принимать только после назначения врача, строго соблюдая дозировку и кратность приема. В случае снижения иммунной активности, условно-патогенная микрофлора становится патогенной и провоцирует развитие болезни.
- Механические повреждения слизистых оболочек. Риск развития заболевания в случае несоблюдения асептических условий при проведении различных хирургических манипуляций возрастает в несколько раз. Установка и удаление внутриматочных спиралей, абортивные мероприятия и выскабливания полости матки должны проводиться в строго асептических условиях, перчатки и рабочие инструменты также должны быть стерильны. Неправильное использование гигиенических средств (к примеру, тампонов) также может стать причиной развития заболевания.
- Незащищенный секс и постоянная смена половых партнеров. В основном, причиной вагинитов является проникновение в организм половым путем патогенных микроорганизмов. Это провоцирует дисбаланс микрофлоры во влагалищной среде и вызывает вагинит. Позже есть вероятность перехода болезни в хроническую форму и частого развития обострений.
- Изменения гормонального баланса организма. Развитию вагинита способствуют такие факторы, как беременность, менструации, недостаточное функционирование яичников, болезни эндокринной системы, снижение выработки эстрогенов в период климакса. Дефицит половых гормонов способствует развитию атрофического вагинита.
- Несоблюдение правил личной гигиены.
- Излишние спринцевания.
- Местные аллергические реакции, вызывающие аллергический вагинит. Они возникают, если половые органы соприкасаются с чем-то, содержащим аллерген: это могут быть средства контрацепции (как механические, так и химические), средство для интимной гигиены, местные медикаменты.
Симптомы вагинита
Существуют симптомы, характерные абсолютно для всех видов заболевания. К признакам вагинита относится изменение запаха выделений, их цвета и количества, ощущение зуда и жжения, раздражение вульвы. Также для болезни характерна боль при мочеиспускании и в процессе полового акта, небольшие контактные кровотечения.
Несмотря на общие для всех видов болезни признаки, они могут отличаться друг от друга своим характером. К примеру, при кандидозном вагините, выделения из влагалища творожистого характера и белого оттенка, в то время как вагинит, вызванный трихомонадами, способствует появлению желто-зеленых пенистых выделений. В случае поражения организма гарднереллами, отделяемое из влагалища прозрачное и имеет неприятный рыбный запах. Если организм поражен гонококковой инфекцией — выделения густые, желтоватые, гнойного характера.
- Для острого вагинита характерна высокая интенсивность признаков: выделения отличаются своей обильностью, для половых органов характерна гиперемия, отек, местное увеличение температуры половых органов.
- Хроническая форма проявляется более умеренно: запах при хроническом вагините более слабый, болезненные ощущения не столь интенсивны, могут отсутствовать вообще. Жжения при вагините может не наблюдаться, если заболевание не в периоде обострения. Самочувствие пациента лучше, нежели при острой или подострой стадии вагинита. Такая форма болезни может существовать долгие годы и проявляться в случае угнетения работы иммунной системы (простуда, ОРВИ), злоупотребления алкогольными напитками. Изменения в гормональном балансе организма также способны вызвать обострение хронического кольпита — такое происходит у женщин во время беременности или менструации.
- Подострая форма кольпита характеризуется отсутствием ярко выраженных признаков болезни на протяжении полугода после окончания проявлений острой стадии.
Диагностика вагинитов
Чтобы назначить грамотную терапию, необходим правильный диагноз. Точно диагностировать заболевание может только квалифицированный специалист, к которому необходимо обратиться при первом подозрении на вагинит. Самолечение может усугубить течение болезни.
Комплексное обследование, которое проводит гинеколог, включает в себя визуальный осмотр половых органов с учетом жалоб и анамнеза пациентки. После чего, для диагностирования вагинита, необходимо сдать анализы. В случае, если подозрения на вагинит возникли у девочек, не живущих половой жизнью, гинекологическое зеркало при осмотре не применяется.
- При подозрении на вагинит берется мазок из влагалища и шейки матки, содержимое которого исследуется на предмет урогенитальных инфекций в лабораторных условиях.
- Бактериальный посев позволяет выявить возбудителя заболевания с помощью посева материала на искусственные питательные среды. Биоматериал для анализа берется из мочеиспускательного канала или канала шейки матки. Преимуществом метода является возможность выявить не только возбудителя заболевания, но и определить его чувствительность к определенным группам антибиотиков. Это помогает врачу в назначении терапии.
- Полимеразная цепная реакция — очень точный метод анализа, который позволяет определить даже малое количество болезнетворных организмов. Материал для исследования берется из просвета уретры и из канала шейки матки. При хроническом течении болезни метод ПЦР представляет особую ценность.
- Определение антител при заболеваниях, передающихся половым путем, позволяет выявить в материале белки, которые вырабатывает иммунная система в ответ на появление в организме возбудителя болезни. Недостатком данного метода является вероятность ложноположительных и ложноотрицательных результатов.
Как лечить вагинит
Лечение вагинита должно проводиться под контролем гинеколога и согласно его назначениям. К врачу за консультацией следует обращаться не только при появлении симптомов заболевания, но и для профилактики, после случайных половых контактов или при планировании беременности. Стоит учитывать, что заболевание может протекать без проявлений, поэтому, чтобы предотвратить хронизацию процесса, гинеколога следует посещать дважды в год.
Лечение подбирается не только в зависимости от возбудителя болезни, но и учитывая факторы, способствующие ее развитию. Противогрибковые средства применяются при вагинитах, возбудителями которых являются грибки. При грибковой инфекции, медикаменты целесообразно принимать как местно, так и перорально. Местно применяются крема, суппозитории и вагинальные таблетки, действующими веществами в которых могут быть миконазол, клотримазол, тиоконазол и бутоконазол. Таблетки или капсулы, которые принимаются внутрь, содержат в своем составе флуконазол или итраконазол.
Для лечения бактериальных вагинитов необходимо выяснить, к какому типу антибиотиков чувствителен возбудитель. Если вагинит вызван трихомонадной инфекцией, назначают таблетки, содержащие метронидазол или тинидазол.
Для терапии постменопаузного вагинита назначаются препараты, содержащие в своем составе эстроген. Они выпускаются в форме гелей, суппозиториев и кремов. В случае необходимости доктор назначает пероральный прием гормональных средств.
Вагинит у беременных
Развитие вагинита у беременных представляет опасность не только для будущей матери, но и для плода. Около семидесяти процентов женщин сталкивается с вагинитом на протяжении беременности. Запущенная болезнь может стать причиной внематочной беременности, преждевременной родовой деятельности и выкидыша. Существует вероятность инфицирования плода стоматитом, вследствие которого в ротовой полости ребенка появляются язвы. Лечение вагинита у женщин при беременности является обязательным и должно выполняться под строгим контролем врача.